Menopoz döneminde hormon kullanımı 1940’lardan bu yana sürdürülmektedir. İlk kez 1942 yılında Amerika’da FDA, konjuge östrojen içeren Premarin adlı ilacı menopozda hormon tedavisi olarak onayladı. İzleyen yıllarda menopozda hormon kullanımı o kadar yaygınlaştı ki Premarin, Amerika’nın en çok satan ilaçları arasına girdi. Feminist hareketler tarafından da desteklenen bu yaklaşım, “Feminine Forever” adlı bir kitaba bile konu oldu. Ancak 1970’lerde yapılan çalışmalarda, rahmi olan kadınlarda tek başına östrojen kullanımının uzun vadede rahim kanseri riskini artırabileceği anlaşıldı. Bu riski önlemek amacıyla östrojenin yanına rahmi koruyucu progesteron hormonu eklendi ve böylece rahim kanseri riski ortadan kalkmış oldu. 1980 ve 1990’lı yıllarda gerçekleştirilen büyük çalışmalar (PEPI, HERS), menopozda hormon tedavisinin ateş basması ve terleme gibi yakınmaları gidermenin ötesinde kemik erimesi, kalp sağlığı ve bilişsel işlevler üzerinde de olumlu etkiler taşıdığını ortaya koydu. FDA, 1995 yılında menopoza bağlı kemik erimesinin tedavi ve önlenmesinde menopozal hormon tedavisini onayladı. 2000’li yıllarda ise tedaviye başlama zamanının kalp sağlığı ve bilişsel işlevler açısından belirleyici olduğu (zamanlama hipotezi / fırsat penceresi) kanıtlandı; bu süreçte meme kanseri üzerindeki etkisi de kapsamlı çalışmalarla incelenerek çok hafif düzeyde bir risk artışı saptandı.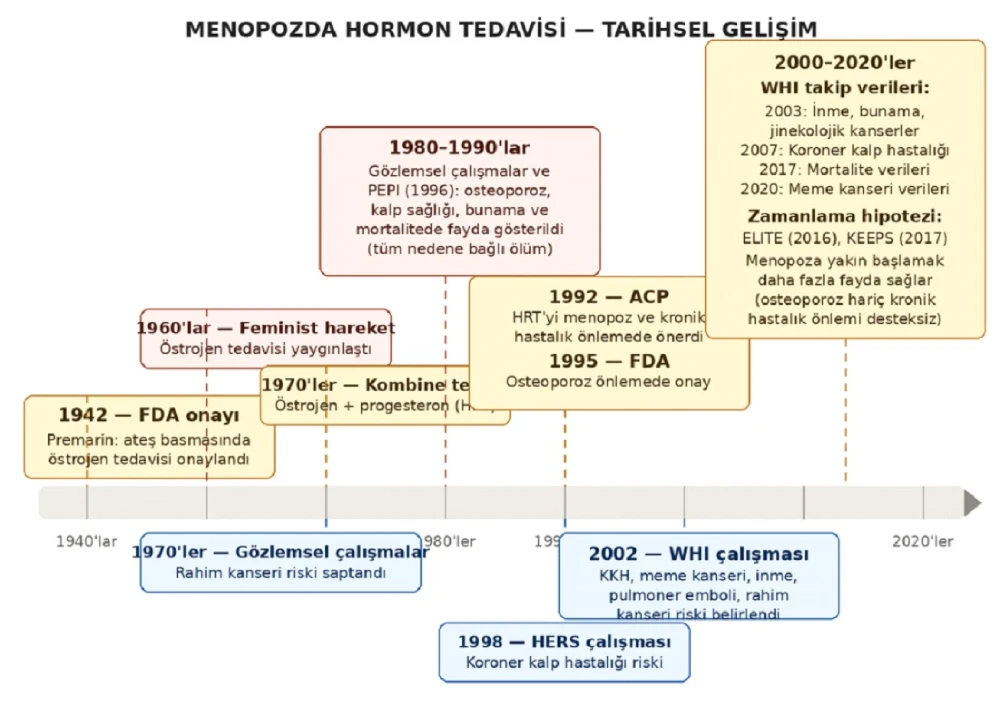
İçindekiler
ToggleMenopozda hormon tedavisine yönelik en ağır darbe, bilerek ya da bilmeyerek tasarlandığı ileri sürülen ve 2002 yılında sonuçları kamuoyuyla paylaşılan WHI çalışması oldu. Bu çalışmanın bulguları, bilim dünyasında alışılmadık bir biçimde basın toplantılarıyla duyuruldu ve menopozda hormon kullanımının meme kanseri riskini %26 oranında artırdığı, bu nedenle kullanılmaması gerektiği açıklandı. Tüm dünyada büyük bir paniğe neden olan bu açıklamanın ardından menopozda hormon kullanımı neredeyse küresel ölçekte durma noktasına geldi. Gerçek bilim insanları, WHI çalışmasının hatalı kurgulandığını ve meme kanseri riskindeki artışın bilinenlerden farklı olmadığını ileri sürse de oluşan kamuoyu baskısı bu seslerin duyulmasını engelledi. Oysa WHI verilerine göre, beş yıl boyunca östrojen ve progesteron kullanan menopoz dönemindeki kadınlarda on binde 38 meme kanseri vakası görülürken, hiç hormon kullanmayan kadınlarda bu oran on binde 30’du. Yani risk artışı on binde 8, bir başka deyişle binde 0,8’di. Bu kadar sınırlı bir risk artışı söz konusuyken, yaratılan algı nedeniyle menopozal hormon tedavisinin yaşam kalitesine katkısı, menopoz yakınmalarını gidermesi, kemik erimesini önlemesi gibi tüm olumlu etkileri göz ardı edilerek menopoz dönemindeki kadınlara hormon tedavisi verilmemesine yönelik bir eğilim oluştu. Kendi pratiğimde her hastama bu gerçeği anlatarak östrojen kullanımlarını sağlamaya çalışsam da birçok kadın maalesef yıllarca bu faydadan yoksun bırakıldı. Bu tablonun ardında ilaç endüstrisinin yönlendirici etkisinin yattığını söylemek yanlış olmaz.
Peki sonrasında ne oldu? Meme kanseri kaygısıyla östrojen kullanamaması nedeniyle birçok riskle birlikte menopoz dönemindeki kadınlarda kemik erimesi de giderek arttı. Bu duruma çözüm olarak östrojenden yüzlerce dolar daha pahalı kemik erimesi ilaçları gündeme geldi. Ne var ki onlarca yıllık kullanımın ardından bu ilaçların kemiği kristal gibi aşırı sertleştirdiği, esnekliği yitiren kemiğin daha kırılgan bir hâl aldığı, çene kemiklerinde çürümeye yol açtığı ve pek çok yan etkiye neden olduğu görüldü.

Amerika’da FDA, Temmuz 2025’te değişen hükümetin etkisiyle bir uzmanlar toplantısı düzenledi. YouTube üzerinden de izlenebilen bu toplantıda (FDA expert meeting on menopausal hormone therapy) uzmanlar, menopozda hormon tedavisinin pek çok yararı bulunduğunu, meme kanseri üzerindeki etkisinin son derece sınırlı olduğunu, kalp sağlığına katkı sağladığını ve damar tıkanıklığı riskinin oldukça düşük düzeyde kaldığını ortaya koydu. Tüm uzmanların değerlendirmelerinin ardından FDA, Amerika’da satılan menopoz hormon ilaçlarının ambalajlarındaki kara kutu uyarısını (black box warning) kaldırdı. Söz konusu uyarıda bu ilaçların meme kanseri ve rahim kanseri yapabileceği, kalp ve damar sağlığını olumsuz etkileyebileceği belirtiliyordu. 10 Kasım 2025 tarihinde FDA, bu uyarıların gerçeği yansıtmadığını açıkladı ve kadınların bu ilaçları kullanmasının hem gerekli hem de kadın sağlığı açısından devrimsel bir adım olduğunu basın toplantısıyla kamuoyuyla paylaştı.
MENOPOZDA HORMON TEDAVİSİNİN FAYDALARI

Yaklaşık 80 yıllık geçmişe sahip menopozda hormon tedavisinde şu temel değişimler yaşandı:
1. Biyoeşdeğer östrojen kullanımı: Kullanılan östrojenler, vücudun kendi ürettiği östrojene özdeş olan östradiol formuna dönüştürüldü.
2. Transdermal uygulama: İlaçlar artık ağız yolu yerine cilt üzerinden verilerek karaciğerdeki ilk geçiş etkisi ve buna bağlı olumsuz sonuçlar ortadan kaldırıldı.
3. Doğala özdeş progesteron: MPA’nın yerini mikronize progesteron ve diğer doğaya yakın progesteron türleri aldı.
4. Doğru zamanlama: Hormon tedavisinin en fazla yarar sağladığı perimenopoz ve menopoza girişin hemen ardından dönemde başlanmasının önemi kanıtlandı (zamanlama hipotezi).
Menopozda uzun yıllar boyunca yaklaşık 20 farklı östrojen türü içeren ve kısrak atlardan elde edilen konjuge östrojen kullanıldı; Premarin bu tür bir ilaçtı. Kimyasal yapısı östrojene benzese de bu hormon, kadın biyolojisine yabancı bir yapı taşıyordu ve buna bağlı çeşitli yan etkiler gözlemlendi. Gelişen teknoloji sayesinde artık kadın vücudunda doğal olarak üretilen östrojen hormonu olan östradiol sentetik olarak üretilebilmekte ve güvenle tedavide kullanılabilmektedir. Bu gelişme, pek çok olumsuz etkiyi ortadan kaldırmaktadır. Birçok ilaç firması tarafından üretilen, biyoeşdeğer östrojen içeren, özel formüle edilmiş, tüm testleri tamamlanmış ve dozajı kesin olarak belirlenmiş ürünler piyasada mevcuttur. Ülkemizde uzun bir süre piyasadan çekilmiş olan bu ilaçların, ruhsatlarını elinde bulunduran firmalar tarafından kısa süre içinde yeniden temin edileceği öngörülmektedir.
Bu yöntem, bilimsel olarak doğrulanmış bir temele dayanmaksızın hekimin eczacıya verdiği formüle göre hazırlanan, yani eczacı tarafından birleştirilen hormon ilaçları kombinasyonudur. Hekim, tükürük ya da idrarda yapılan iddia edilen östrojen ve metabolit ölçümlerine dayanarak kadında eksik olan ya da faydalı olacağını düşündüğü östrojen türünü belirler ve eczacıya hazırlatır. Ancak bu yaklaşımın geçerliliği, evrensel kabul görmüş bilimsel yöntemlerle kanıtlanmamıştır. “İdrarda şu östrojen metaboliti yüksek, meme kanseriyle ilişkisi var” veya “sizde östrojen dominansı var, bu östrojeni kullanacaksınız” gibi söylemlerle kişiye özel tedavi olarak sunulan bu yöntem, bilimsel temelden yoksun, tamamen ampirik bir yaklaşımdan ibarettir.
TERKİPLENDİRİLMİŞ(COMPOUNDED) BİOEŞDEĞER HORMONLAR
 Bunun yanı sıra bileşimi hazırlayan eczacının da hazırlama yöntemi, sterilizasyon, dozajlama, kimyasal etkileşim ve kalite kontrolü gibi bir ilaçta bulunması zorunlu farmasötik standartları karşılama konusunda ciddi soru işaretleri doğurmaktadır. Bu tür ürünler, hiçbir zaman bağımsız otoriteler tarafından denetlenmiş ve ruhsatlandırılmış ilaç statüsüne kavuşamaz. Bu nedenle FDA söz konusu bileşimleri onaylamamakta, dünyadaki hiçbir menopoz derneği veya otoritesi bu tür hazırlanmış hormon kullanımını önermemektedir.
Bunun yanı sıra bileşimi hazırlayan eczacının da hazırlama yöntemi, sterilizasyon, dozajlama, kimyasal etkileşim ve kalite kontrolü gibi bir ilaçta bulunması zorunlu farmasötik standartları karşılama konusunda ciddi soru işaretleri doğurmaktadır. Bu tür ürünler, hiçbir zaman bağımsız otoriteler tarafından denetlenmiş ve ruhsatlandırılmış ilaç statüsüne kavuşamaz. Bu nedenle FDA söz konusu bileşimleri onaylamamakta, dünyadaki hiçbir menopoz derneği veya otoritesi bu tür hazırlanmış hormon kullanımını önermemektedir.
Hormon ilaçları ağız yoluyla alındığında sindirim sisteminde emilerek önce karaciğere uğrar. Bu süreçte hem hormonun yapısı değişir hem de karaciğer üzerinden yan etkiler ortaya çıkar; başta pıhtılaşma faktörleri ve hormon bağlayıcı proteinler (SHBG) olmak üzere pek çok proteinin üretimi olumsuz etkilenir. Sonuç olarak östrojenin olumlu etkilerinden tam anlamıyla yararlanılamaz ve beraberinde pıhtı oluşumu ile kalp-damar sağlığına yönelik riskler gündeme gelir.
Östrojenler cilt yoluyla uygulandığında ise daha kararlı bir kan düzeyi elde edilir ve karaciğerden ilk geçiş etkisi olmadığından buna bağlı olumsuzluklar yaşanmaz. Bu durum, özellikle damar pıhtılaşması riski taşıyan hastalar için son derece önemlidir. Ağızdan ilaç kullanımı yalnızca riski düşük hastalarda tercih edilebilir; ancak günümüzde cilde sürülen krem ya da yapışkan bant (flaster) formundaki transdermal tedaviler ön plana çıkmaktadır.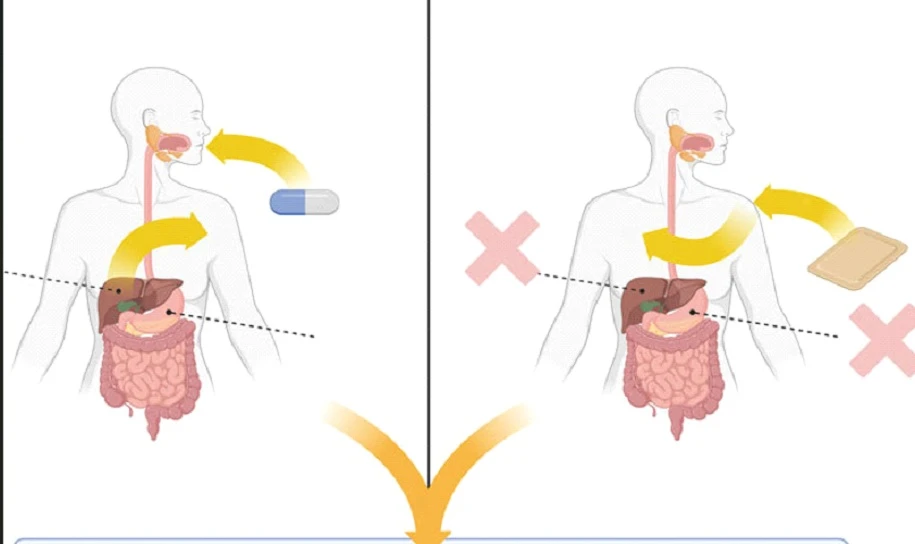
Ameliyatla rahmi alınmamış her kadına östrojen verildiğinde, rahmi kanserden korumak amacıyla mutlaka progesteron da eklenmesi gerekir. Eskiden bu amaçla MPA (medroksiprogesteron asetat) kullanılırdı. Ancak MPA’nın rahmi korurken, özellikle meme ve kısmen damar sağlığı üzerinde olumsuz etkiler yarattığı ortaya çıktı. Modern menopoz hormon tedavisinde artık doğaya özdeş progesteronlar, yani mikronize progesteron veya yarı sentetik didrogesteron tercih edilmektedir. Özellikle mikronize progesteron kullanımının meme kanseri gelişim riskini olumsuz etkilemediği gösterilmiştir.
Progesteron, beyin için de önemli bir hormondur; “beyin sisi” olarak adlandırılan durumların giderilmesinde progesteronun olumlu katkıları bulunmaktadır. Hatta rahmi alınmış kadınlarda rahim korunması gerekmemesine karşın, yalnızca bu nedenle östrojene ek olarak progesteron da önerilebilmektedir.
Bilimsel çalışmalar, kadının menopoz hormon tedavisinden en yüksek düzeyde yararlanabilmesi için tedaviye uygun dönemde başlanması gerektiğini ortaya koymuştur. Bu dönem dışında yapılan tedavinin yarar yerine zarar verebileceği bilinmektedir. Kalp ve damar sağlığı açısından değerlendirildiğinde, menopozal hormon tedavisinin damarlarda tıkanıklığa yol açan aterom plaklarının oluşumunu engellediği görülmektedir. Bu etkiden yararlanabilmek için söz konusu plaklar henüz oluşmadan, yani menopozun hemen ardından tedaviye başlanması gerekmektedir. Menopozun üzerinden on yıl geçmiş ve damar tıkanıklığı yapan plaklar zaten gelişmişse, bu dönemde başlanan hormon tedavisi artık yarar sağlayabileceği gibi mevcut plaklara bağlı olarak zarar dahi verebilir. Öte yandan genetik yapısı ve beslenme alışkanlıkları sayesinde damarları sağlıklı kalan bir kadında geç menopoz döneminde de hormon tedavisine başlanabilir. Yapılan muayenede kalp hastalığı risk faktörleri bu çerçevede değerlendirilmekte, bireysel risk hesaplanmakta ve uygun görülen hastalara menopozal hormon tedavisi önerilmektedir.
ZAMANLAMA HİPOTEZİ
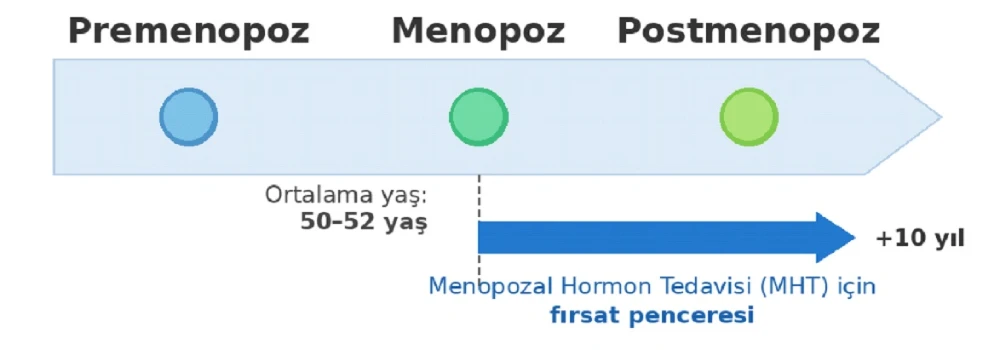

Sonuç olarak her menopoza giren kadın menopoz konusunda deneyimli bir hekime başvurarak, gerekli incelemeler ve risk değerlendirmeleri sonucuna göre kendisine uygun bir menopoz tedavisi planlanmalıdır. Bu kadının menopoz sonrası yaşam kalitesinin artması ve sonraki yıllarda daha sağlıklı olması için elzemdir. Sosyal medya veya uzman olmayan kişilerin gerçeği yansıtmayan çıkarımları (meme kanseri, kalp hastalığı vb) dikkate alınmamalıdır. Kadın bu konudaki kaygılarını hekimle paylaşarak, tartışmalıdır.

Prof. Dr. Sedat Kadanalı
Türkiye’de tüp bebek tedavilerinin öncülerinden biri olan Prof. Dr. Sedat Kadanalı, uzun yıllara dayanan akademik ve klinik tecrübesiyle infertilite ve üreme endokrinolojisi alanında binlerce hastanın tedavisini başarıyla gerçekleştirmiştir. Halen Kadıköy Kadın Doğum çatısı altında, tüp bebek ve infertilite alanlarında hastalarını kabul etmektedir.
Prof. Dr. Sedat Kadanalı
Tüp Bebek Aşamaları
İletişim
Bu sayfanın içeriği sadece bilgilendirme amaçlıdır, teşhis ve tedaviler için lütfen doktorunuza başvurunuz.
Copyright © 2026 Tüm Hakları Saklıdır.